Cientistas da Universidade de Hokkaido e colegas no Japão descobriram uma maneira que pode ajudar alguns pacientes a superar a resistência a um tratamento de imunoterapia para o câncer. A abordagem, comprovada em experimentos com ratos, foi relatada no Journal for ImmunoTherapy of Cancer.
A ativação de proteínas de checkpoint na superfície das células imunes ajuda a regular a resposta imune, evitando que ataquem indiscriminadamente as outras células do corpo. Mas algumas células cancerosas são capazes de sequestrar esse mecanismo, impedindo uma resposta imunológica contra elas também. Cientistas desenvolveram recentemente inibidores do ponto de controle imunológico que podem neutralizar essa estratégia, mas algumas pessoas são resistentes aos tratamentos.
Agora, cientistas da Universidade de Hokkaido e do Instituto de Tecnologia de Aichi descobriram uma maneira de contornar isso, desenvolvendo uma nanopartícula lipídica especialmente projetada que pode transportar moléculas desencadeadoras de imunidade para as células do sistema imunológico no fígado chamadas macrófagos.
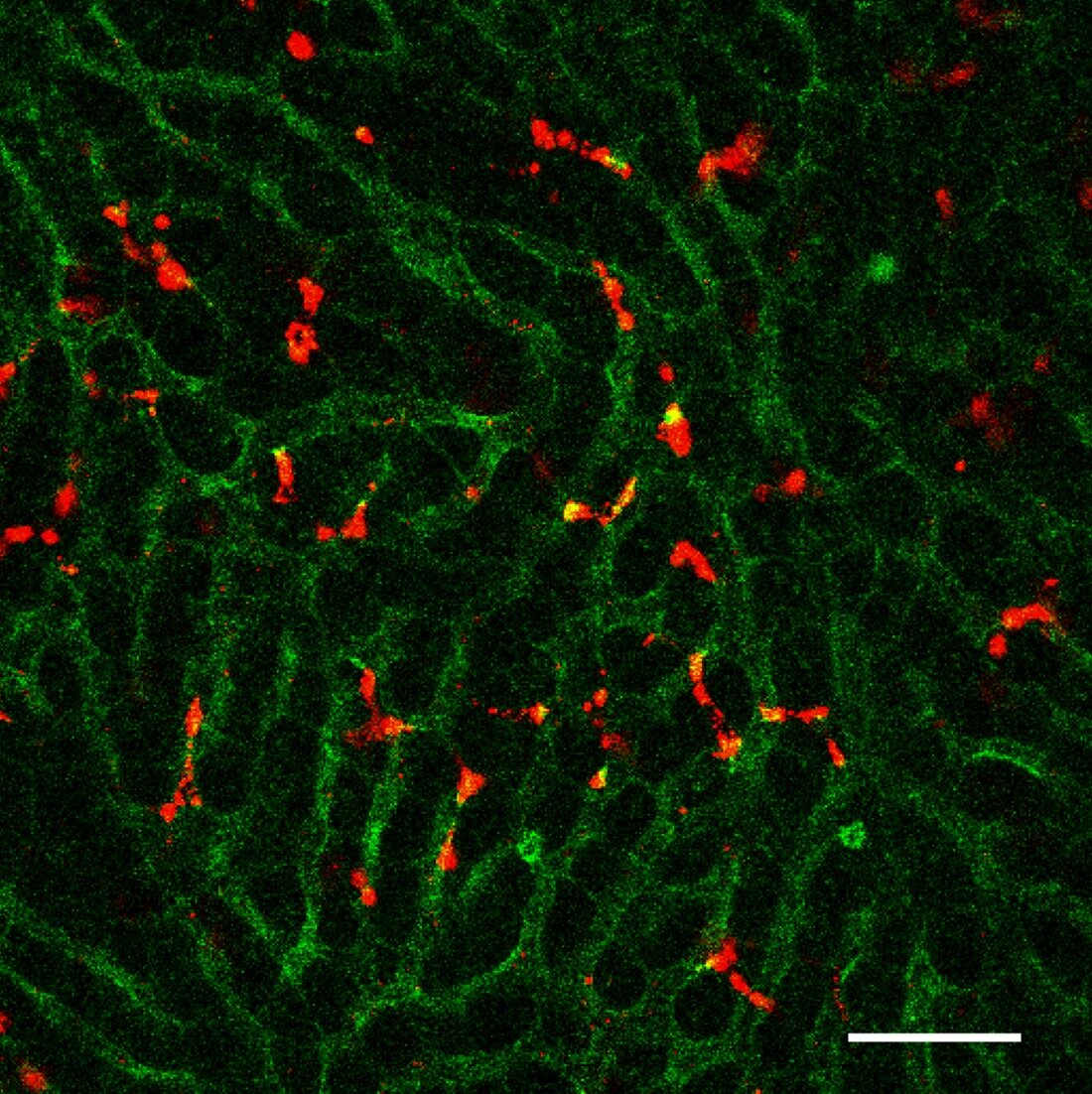
O lipídio, denominado YSK12-C4, tem alta afinidade para as células do sistema imunológico. Quando injetado por via intravenosa em camundongos com melanoma metastático, foi capaz de distribuir moléculas de sinalização, chamadas de dinucleotídeos cíclicos, através das membranas celulares de seus macrófagos hepáticos, onde estimularam a produção de proteínas relacionadas ao sistema imunológico chamadas interferons tipo 1 por meio de um estimulador de um interferon via do gene (STING). Eles foram liberados no sangue, ativando outro tipo de célula imune, chamada de células natural killer, no baço e no pulmão, que produziu interferon-gama nas metástases pulmonares.

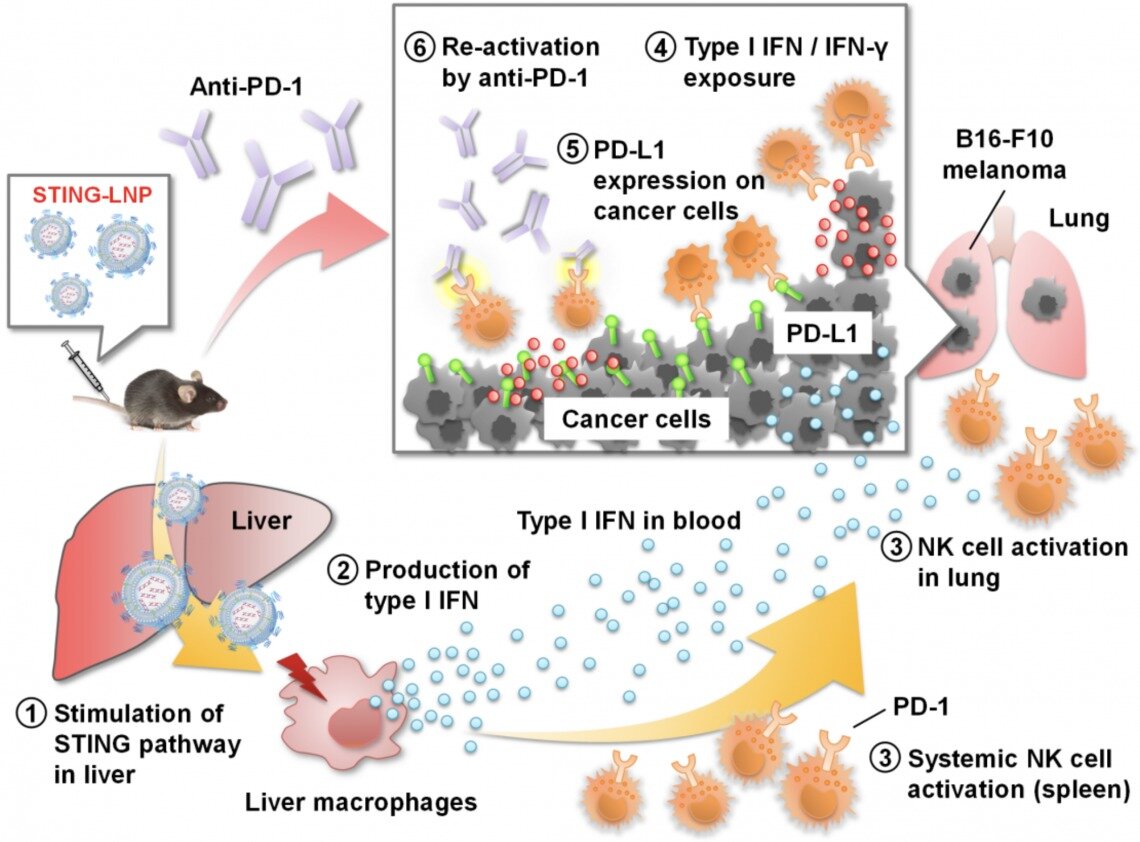
Esse tratamento, por si só, produziu apenas um leve efeito antitumoral. Isso ocorre porque os interferons tipo 1 e interferon-gama desencadearam a expressão de uma proteína chamada PD-L1 nas células cancerosas. PD-L1 previne uma forte resposta imune de eliminação de tumor de células assassinas naturais que expressam PD-1. Administrar um tratamento de imunoterapia anti-PD-1, no entanto, evitou que as células cancerosas desligassem as células assassinas naturais, que então se tornaram armadas e capazes de lançar um ataque em grande escala.
“As descobertas sugerem que nossas nanopartículas de lipídios transportando moléculas de sinalização imunológica convertem o estado imunológico de imunologicamente frio para imunologicamente quente”, disse Takashi Nakamura, da faculdade de ciências farmacêuticas da Universidade de Hokkaido. “Isso pode levar ao desenvolvimento de um adjuvante promissor que reduz a resistência ao tratamento com anticorpo anti-PD-1 em alguns pacientes com câncer.”
Mais estudos precisarão examinar se o tratamento pode causar toxicidade hepática e se diferentes moléculas de sinalização podem ser usadas.
Publicado em 18/09/2021 12h37
Artigo original:
Estudo original:


