
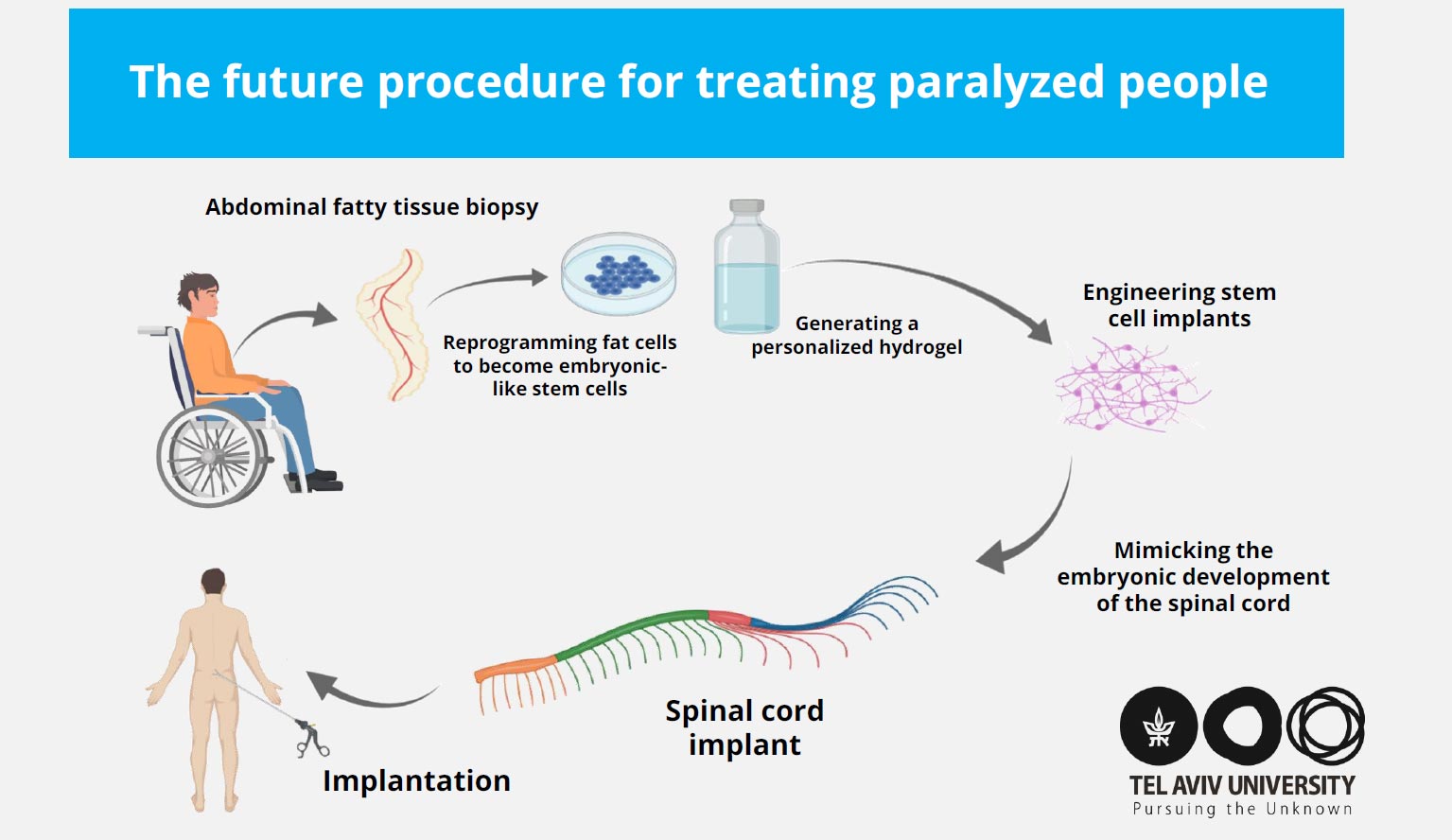
Pela primeira vez no mundo, pesquisadores da Universidade de Tel Aviv projetam implantes de medula espinhal humana para o tratamento de paralisia.
Os pesquisadores do Sagol Center for Regenerative Biotechnology projetaram tecidos funcionais da medula espinhal humana, a partir de materiais e células humanas, e os implantaram em modelos de laboratório que apresentavam paralisia crônica, restaurando com sucesso as habilidades de caminhada em 80% dos testes.
A tecnologia por trás do avanço usa amostras de tecido do paciente, transformando-o em um implante de medula espinhal funcional por meio de um processo que imita o desenvolvimento da medula espinhal em embriões humanos.
Os pesquisadores: “Nosso objetivo para os próximos anos é projetar implantes de medula espinhal personalizados para reparar tecidos danificados por lesões sem o risco de rejeição do implante”.
Pela primeira vez no mundo, pesquisadores do Centro Sagol de Biotecnologia Regenerativa da Universidade de Tel Aviv projetaram tecidos da medula espinhal humana em 3D e os implantaram em modelo de laboratório com paralisia crônica de longo prazo. Os resultados foram altamente encorajadores: uma taxa de sucesso de aproximadamente 80% na restauração da capacidade de caminhar. Agora os pesquisadores estão se preparando para a próxima etapa do estudo: ensaios clínicos em pacientes humanos. Eles esperam que dentro de alguns anos os tecidos modificados sejam implantados em indivíduos paralisados, permitindo que eles se levantem e andem novamente.
O estudo inovador foi liderado pela equipe de pesquisa do Prof. Tal Dvir no Centro Sagol de Biotecnologia Regenerativa, na Escola Shmunis de Biomedicina e Pesquisa do Câncer e no Departamento de Engenharia Biomédica da Universidade de Tel Aviv. A equipe do laboratório do Prof. Dvir inclui o estudante de doutorado Lior Wertheim, o Dr. Reuven Edri e o Dr. Yona Goldshmit. Outros colaboradores incluíram o Prof. Irit Gat-Viks da Escola Shmunis de Biomedicina e Pesquisa do Câncer, o Prof. Yaniv Assaf da Escola Sagol de Neurociência e a Dra. Angela Ruban da Escola Steyer de Profissões da Saúde, todos da Universidade de Tel Aviv. Os resultados do estudo foram publicados na prestigiosa revista científica Advanced Science.
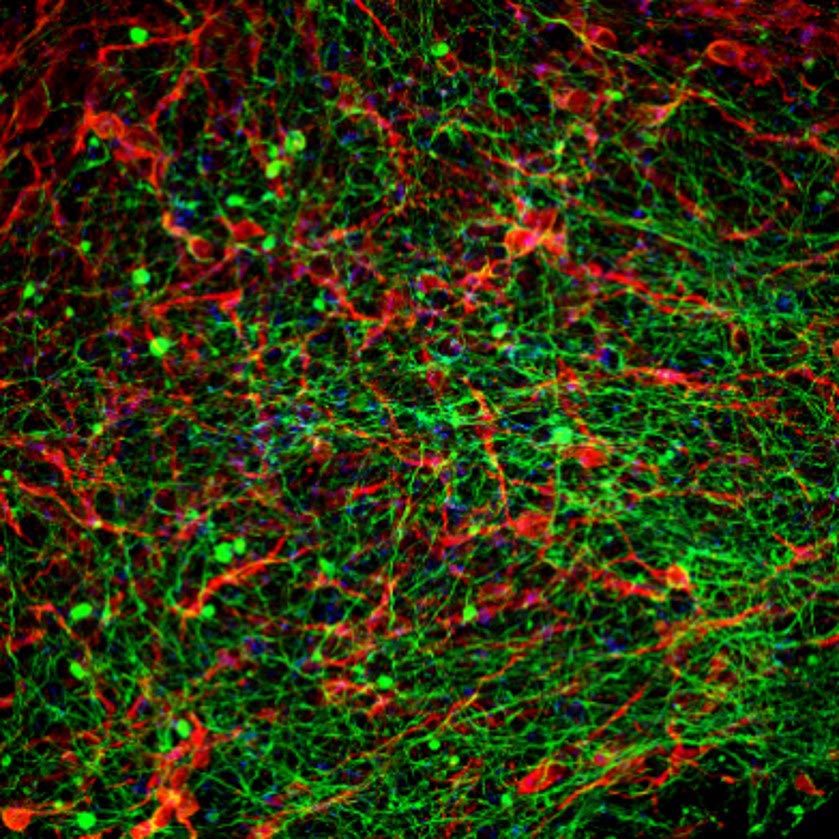
O Prof. Dvir explica: “Nossa tecnologia é baseada em uma pequena biópsia do tecido adiposo da barriga do paciente. Este tecido, como todos os tecidos do nosso corpo, é constituído por células em conjunto com uma matriz extracelular (composta por substâncias como colagénios e açúcares). Depois de separar as células da matriz extracelular, usamos a engenharia genética para reprogramar as células, revertendo-as para um estado que lembra as células-tronco embrionárias ? ou seja, células capazes de se tornar qualquer tipo de célula do corpo. A partir da matriz extracelular produzimos um hidrogel personalizado, que não evocaria resposta imune ou rejeição após o implante. Em seguida, encapsulamos as células-tronco no hidrogel e, em um processo que imita o desenvolvimento embrionário da medula espinhal, transformamos as células em implantes 3D de redes neuronais contendo neurônios motores”.
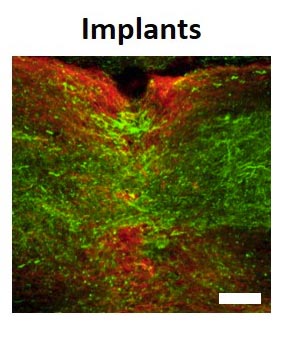
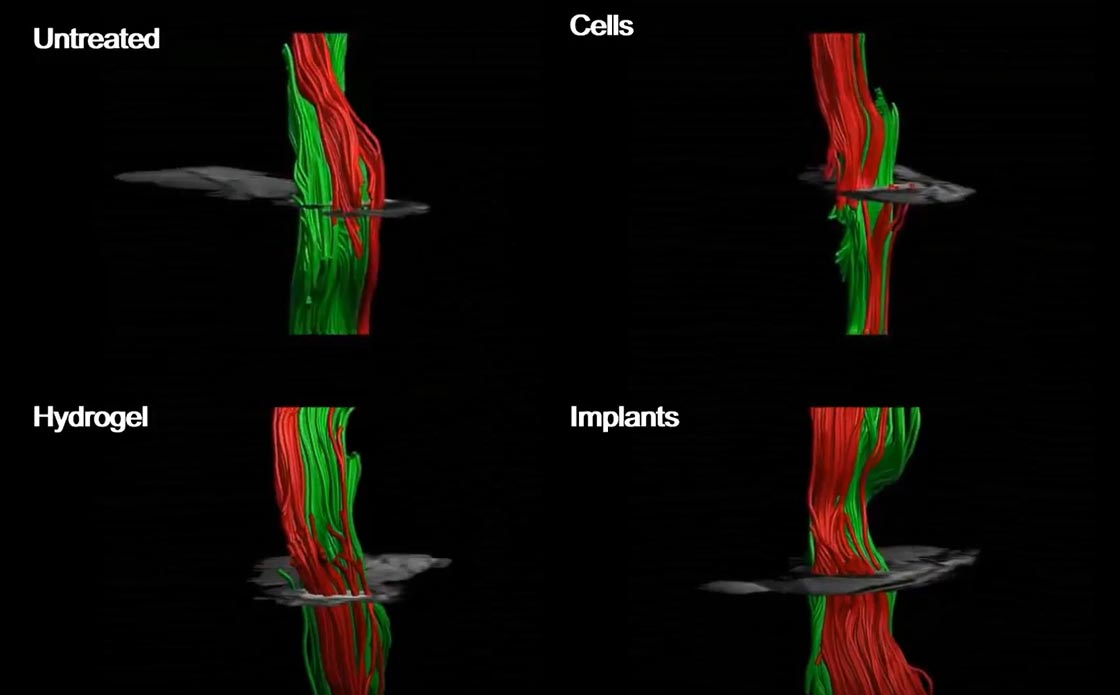
Os implantes de medula espinhal humana foram então implantados em modelos de laboratório, divididos em dois grupos: os paralisados apenas recentemente (o modelo agudo) e os paralisados há muito tempo ? o equivalente a um ano em termos humanos (o modelo crônico). modelo). Após a implantação, 100% dos modelos de laboratório com paralisia aguda e 80% daqueles com paralisia crônica recuperaram a capacidade de andar.
Prof. Dvir: “Os animais modelo passaram por um rápido processo de reabilitação, ao final do qual já podiam andar muito bem. Este é o primeiro caso no mundo em que tecidos humanos de engenharia implantados geraram recuperação em um modelo animal para paralisia crônica de longo prazo ? que é o modelo mais relevante para tratamentos de paralisia em humanos. Existem milhões de pessoas em todo o mundo que estão paralisadas devido a lesões na coluna e ainda não há tratamento eficaz para sua condição. Indivíduos feridos em uma idade muito jovem estão destinados a sentar em uma cadeira de rodas pelo resto de suas vidas, arcando com todos os custos sociais, financeiros e relacionados à saúde da paralisia. Nosso objetivo é produzir implantes de medula espinhal personalizados para cada pessoa paralisada, permitindo a regeneração do tecido danificado sem risco de rejeição.
Com base na revolucionária tecnologia de engenharia de órgãos desenvolvida no laboratório do Prof. Dvir, ele se uniu a parceiros do setor para estabelecer a Matricelf (matricelf.com) em 2019. A empresa aplica a abordagem do Prof. Dvir nos objetivos de tornar os tratamentos de implante da medula espinhal comercialmente disponíveis para pessoas que sofrem de paralisia.

O Prof. Dvir, chefe do Centro Sagol de Biotecnologia Regenerativa, conclui: “Esperamos alcançar o estágio de testes clínicos em humanos nos próximos anos e, finalmente, recuperar esses pacientes. O programa pré-clínico da empresa já foi discutido com o FDA. Como estamos propondo uma tecnologia avançada em medicina regenerativa e como no momento não há alternativa para pacientes paralisados, temos boas razões para esperar uma aprovação relativamente rápida de nossa tecnologia”.
Publicado em 08/02/2022 07h51
Artigo original:
Estudo original:


