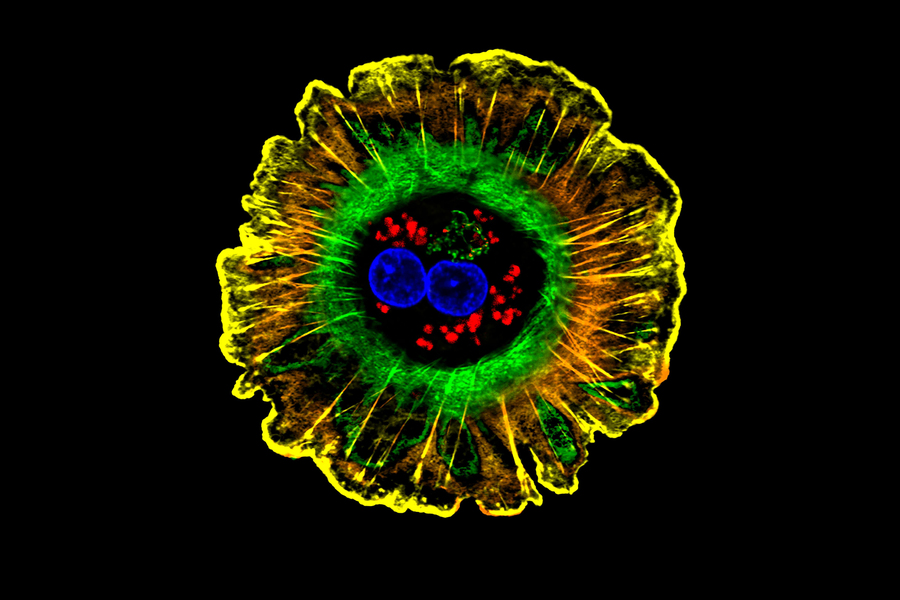
Créditos: Imagem: NIH
O fígado humano tem incríveis capacidades de regeneração: mesmo que até 70% dele seja removido, o tecido restante pode regenerar um fígado de tamanho normal em poucos meses.
Aproveitar essa capacidade regenerativa pode dar aos médicos muito mais opções para o tratamento de doenças hepáticas crônicas. Os engenheiros do MIT agora deram um passo em direção a esse objetivo, criando um novo modelo de tecido hepático que lhes permite rastrear as etapas envolvidas na regeneração do fígado com mais precisão do que era possível antes.
O novo modelo pode fornecer informações que não poderiam ser obtidas em estudos com camundongos ou outros animais, cuja biologia não é idêntica à dos humanos, diz Sangeeta Bhatia, líder da equipe de pesquisa.
“Durante anos, as pessoas identificaram diferentes genes que parecem estar envolvidos na regeneração do fígado de camundongos, e alguns deles parecem ser importantes em humanos, mas nunca conseguiram descobrir todas as pistas para fazer as células do fígado humano proliferarem.” diz Bhatia, professor John e Dorothy Wilson de Ciências da Saúde e Tecnologia e de Engenharia Elétrica e Ciência da Computação no MIT e membro do Koch Institute for Integrative Cancer Research e Institute for Medical Engineering and Science do MIT.
O novo estudo, que aparece esta semana na revista Proceedings of the National Academy of Sciences, identificou uma molécula que parece desempenhar um papel fundamental e também rendeu vários outros candidatos que os pesquisadores planejam explorar mais.
O principal autor do artigo é Arnav Chhabra, ex-aluno de pós-graduação e pós-doutorado do MIT.
Regeneração em um chip
A maioria dos pacientes que precisam de transplante de fígado sofre de doenças crônicas, como hepatite viral, doença hepática gordurosa ou câncer. No entanto, se os pesquisadores tivessem uma maneira confiável de estimular o fígado a se regenerar por conta própria, alguns transplantes poderiam ser evitados, diz Bhatia. Ou, tal estimulação pode ser usada para ajudar um fígado doado a crescer após o transplante.
A partir de estudos em camundongos, os pesquisadores aprenderam muito sobre algumas das vias de regeneração que são ativadas após lesão ou doença hepática. Um fator chave é a relação recíproca entre os hepatócitos (o principal tipo de célula encontrada no fígado) e as células endoteliais, que revestem os vasos sanguíneos. Os hepatócitos produzem fatores que ajudam os vasos sanguíneos a se desenvolverem e as células endoteliais geram fatores de crescimento que ajudam os hepatócitos a proliferarem.
Outro contribuinte que os pesquisadores identificaram é o fluxo de fluido nos vasos sanguíneos. Em camundongos, um aumento no fluxo sanguíneo pode estimular as células endoteliais a produzir sinais que promovem a regeneração.
Para modelar todas essas interações, o laboratório de Bhatia se uniu a Christopher Chen, William F. Warren Distinguished Professor de Engenharia Biomédica da Universidade de Boston, que projeta dispositivos microfluídicos com canais que imitam vasos sanguíneos. Para criar esses modelos de “regeneração em um chip”, os pesquisadores cultivaram vasos sanguíneos ao longo de um desses canais microfluídicos e adicionaram agregados esferoides multicelulares derivados de células hepáticas de doadores de órgãos humanos.
O chip é projetado para que moléculas como fatores de crescimento possam fluir entre os vasos sanguíneos e os esferóides do fígado. Essa configuração também permite que os pesquisadores eliminem facilmente genes de interesse em um tipo de célula específico e vejam como isso afeta o sistema geral.
Usando esse sistema, os pesquisadores mostraram que o aumento do fluxo de fluido por si só não estimulou os hepatócitos a entrar no ciclo de divisão celular. No entanto, se eles também forneceram um sinal inflamatório (a citocina IL-1-beta), os hepatócitos entraram no ciclo celular.
Quando isso aconteceu, os pesquisadores foram capazes de medir quais outros fatores estavam sendo produzidos. Alguns eram esperados com base em estudos anteriores com ratos, mas outros não haviam sido vistos antes em células humanas, incluindo uma molécula chamada prostaglandina E2 (PGE2).
A equipe do MIT encontrou altos níveis dessa molécula, que também está envolvida na regeneração do peixe-zebra, em seu sistema de regeneração hepática. Ao eliminar o gene para a biossíntese de PGE2 em células endoteliais, os pesquisadores conseguiram mostrar que essas células são a fonte de PGE2 e também demonstraram que essa molécula estimula as células do fígado humano a entrar no ciclo celular.
Caminhos específicos para humanos
Os pesquisadores agora planejam explorar mais alguns dos outros fatores de crescimento e moléculas que são produzidas em seu chip durante a regeneração do fígado.
“Podemos olhar para as proteínas que estão sendo produzidas e perguntar: o que mais nesta lista tem o mesmo padrão que as outras moléculas que estimulam a divisão celular, mas é novidade?” diz Bhatia. “Achamos que podemos usar isso para descobrir novos caminhos específicos para humanos”.
Neste estudo, os pesquisadores se concentraram em moléculas que estimulam as células a entrar na divisão celular, mas agora esperam acompanhar o processo mais adiante e identificar as moléculas necessárias para completar o ciclo celular. Eles também esperam descobrir os sinais que dizem ao fígado quando parar de se regenerar.
Bhatia espera que eventualmente os pesquisadores possam aproveitar essas moléculas para ajudar a tratar pacientes com insuficiência hepática. Outra possibilidade é que os médicos possam usar fatores como biomarcadores para determinar a probabilidade de o fígado de um paciente se regenerar por conta própria.
“Agora, quando os pacientes chegam com insuficiência hepática, você precisa transplantá-los porque não sabe se eles vão se recuperar sozinhos. Mas se soubéssemos quem teve uma resposta regenerativa robusta e se precisássemos apenas estabilizá-los por um tempo, poderíamos poupar esses pacientes do transplante”, diz Bhatia.
A pesquisa foi financiada em parte pelo National Institutes of Health, o National Science Foundation Graduate Research Fellow Program, Wellcome Leap e o Paul and Daisy Soros Fellowship Program.
Publicado em 03/07/2022 10h38
Artigo original:
Estudo original:


